Le prolapsus génital appelé aussi descente d’organes se caractérise par le glissement vers le bas, dans le vagin, d’un ou plusieurs organes pelviens (utérus, vessie, rectum). Ceux-ci appuient et créent une sorte de hernie dans la paroi vaginale, jusqu’à s’extérioriser parfois au-delà de la vulve. Le prolapsus peut être transitoire variant selon les activités physiques ou permanent. Le prolapsus génital n’est pas toujours symptomatique et doit être pris en charge en cas de retentissement dans les actes de la vie courante.
L’anatomie pelvienne féminine :

Les organes pelviens concernés par le prolapsus sont :
- la vessie (on parle alors de cystocèle)
- l’utérus (hystérocèle), le fond vaginal en cas d’hystérectomie antérieure (prolapsus du dôme)
- le rectum (rectocèle) ou l’intestin grêle (élytrocèle)
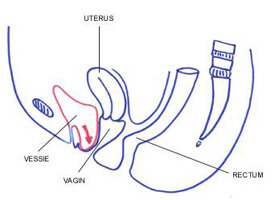
cystocèle 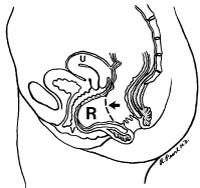
rectocèle
Les organes pelviens sont normalement fixés grâce à un double système :
- un système de soutien formé par le périnée ou “plancher pelvien” constitué d’un ensemble de muscles tendus entre le pubis (à l’avant du bassin) et le sacrum (à l’arrière).
- un système de suspension constitué de ligaments qui ancrent les organes sur les os du petit bassin.
La solidité du périnée et l’intégrité des ligaments sont capitales pour assurer le maintien en bonne position des organes pelviens.
Le prolapsus peut être plus ou moins important et le retentissement n’est pas toujours corrélé à son stade d’évolution.
FACTEURS FAVORISANT LE PROLAPSUS GÉNITO-URINAIRE :
La fréquence des prolapsus augmente avec l’âge.
Le risque qu’une femme soit opérée d’un prolapsus ou “descente d’organes” au cours de sa vie est de 11 à 19 %.
Dans la plupart des cas, les prolapsus génito-urinaires sont favorisés par :
- les grossesses et surtout lorsqu’elles sont répétées (multiparité) ;
- la répétition des accouchements par voie naturelle et les traumatismes obstétricaux lors des accouchements : accouchement long ou difficile avec déchirure du périnée, extraction instrumentale.
- un relâchement musculaire et ligamentaire, secondaire au vieillissement, à la carence en œstrogène après la ménopause, à certaines carences nutritionnelles, ou à l’obésité.
- une hyperpression intra-abdominale répétée. Elle peut être due à une pratique sportive intensive, au surpoids, au port répété de lourdes charges mais aussi à une toux chronique ou à une constipation sévère et chronique.
D’autres facteurs non obstéricaux peuvent intervenir plus rarement :
- des anomalies anatomiques de la colonne vertébrale et du bassin ;
- des anomalies du tissu conjonctif ou du tissu musculaire qui diminuent la résistance ou l’élasticité des muscles et des ligaments. C’est le cas, par exemple, dans certaines maladies héréditaires.
EVALUATION CLINIQUE D’UN PROLAPSUS :
Une grande partie de cette consultation sera dédiée à l’interrogatoire pour évaluer les symptômes et leur retentissement dans votre vie quotidienne. Un questionnaire d’évaluation est utilisé et vous avez la possibilité de le télécharger pour y répondre avant de venir à votre rendez-vous.
L’examen clinique permettra de comprendre quels sont les organes concernés et quelles solutions thérapeutiques peuvent être envisagées.
Une échographie pelvienne sera également réalisée pour s’assurer de la normalité de l’utérus et des ovaires.
A l’issue de la consultation, une prise en charge thérapeutique vous sera proposée.
PRISE EN CHARGE THERAPEUTIQUE :
1 – MEDICALE ET REEDUCATIVE
La prise en charge des prolapsus est légitime quand ils sont symptômatiques avec un retentissement dans le vie quotidienne et la limitation de certaines activités.
Une rééducation du périnée sera souvent proposée même si des séances avaient déjà été réalisées par le passé.
La mise en place d’un pessaire peut permettre de corriger anatomiquement le prolapsus. Il en existe plusieurs types qui peuvent être manipulés par les patientes elles mêmes de manière quotidienne ou laissés en permanence avec une surveillance gynécologique régulière.
2 – CHIRURGICALE
Par les voies naturelles : réparation autologue (sans renforcement prothétique)
Par coelioscopie: promontofixation avec renforcement prothétique
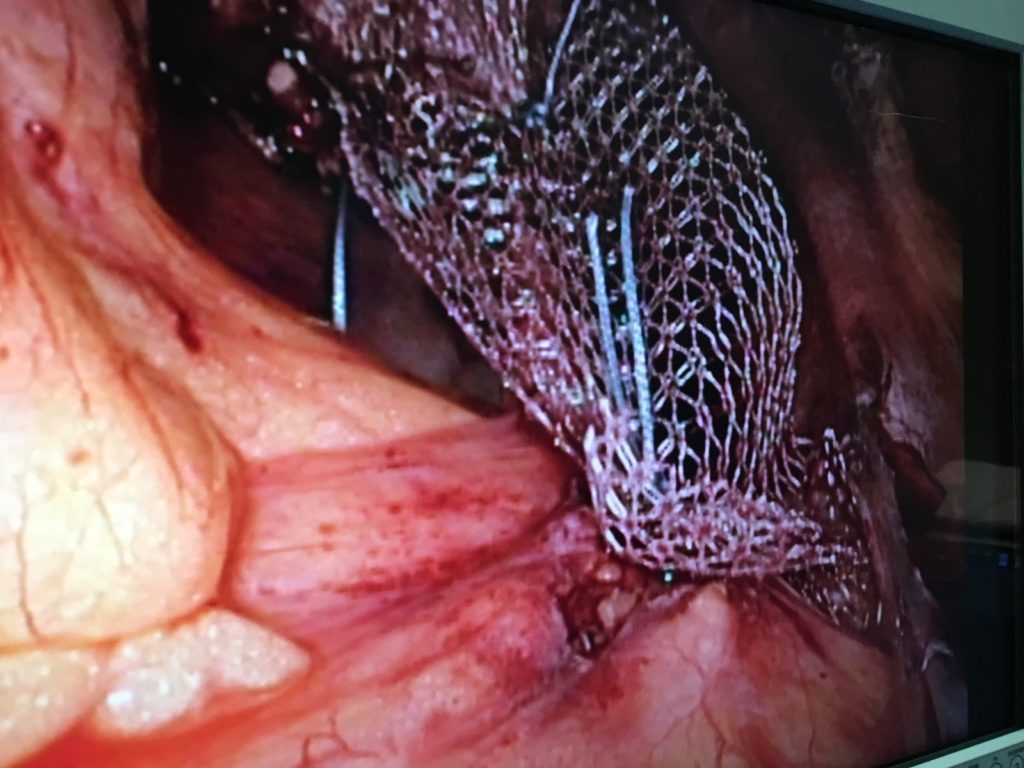
promontofiation: vue coelioscopique 
double promontofixation
